Stress, emotionales Gedächtnis und gesundheitsbezogene Lebensqualität bei Patienten nach Intensivtherapie
apl. Prof. Dr.med. Gustav Schelling und Kooperationspartner
Prof. Dr. med. Dr. h. c. Klaus Peter
Moderne Methoden der Intensivmedizin ermöglichen selbst schwerstkranken Patienten ein Überleben mit einer oft erstaunlich guten gesundheitsbezogenen Lebensqualität. Die Intensivbehandlung bedeutet aber für solche Patienten nicht nur eine notwendige und oft lebensrettende medizinische Maßnahme, sondern auch eine physische und psychische Extrembelastung. Patienten nach Intensivbehandlung berichten gehäuft über traumatische Erinnerungen an die Intensivtherapie, die mit einer vergleichsweise hohen Inzidenz an stressassoziierten Erkrankungen wie der Posttraumatischen Belastungsstörung verbunden sind. Traumatische Erinnerungen gelten als besonders lange anhaltend und extrem löschungsresistent. Die "Enkodierung" traumatischer Erlebnisse und Erfahrungen in das emotionale Gedächtnis erfolgt u.a. auch durch die im Rahmen der ursprünglichen Stressreaktion freigesetzten Stresshormone Adrenalin oder Noradrenalin und umso intensiver, je ausgeprägter diese Stressreaktion ist. Bei Patienten mit Posttraumatischen Belastungsstörungen nach Intensivtherapie erfolgt aber nicht nur eine verstärkte Enkodierung traumatischer Erlebnisse, sondern es erfolgt sehr wahrscheinlich auch keine adäquate Löschung traumatischer Informationen bei gleichzeitig erleichterter Abrufbarkeit traumatischer Erinnerungen. Eine besondere Rolle dabei spielt das Nebennierenhormon Cortisol. Lange Zeit wurde der Beginn einer akuten Stressreaktion praktisch mit einem Anstieg der Cortisols und deren Ende mit einem entsprechenden Abfall gleichgesetzt. Neuere Erkenntnisse haben jedoch gezeigt, dass die Konzentration dieses Hormons im Blut bei vielen Patienten mit stressassoziierten Erkrankungen wie der Posttraumatischen Belastungsstörung nicht erhöht, sondern interessanterweise erniedrigt ist. Von besonderer Wichtigkeit dabei ist der Effekt von Cortisol auf die Gedächtnisfunktion. Cortisol besitzt einen hemmenden Einfluss auf die Abrufbarkeit traumatischer Gedächtnisinhalte und erleichtert deren aktive Löschung. So konnte unsere Arbeitsgruppe zeigen, dass sich durch eine temporäre Erhöhung der Cortisolwerte während Intensivtherapie bei Patienten mit hohem Risiko die Inzidenz Posttraumatischer Belastungsstörungen im Langzeitverlauf signifikant senken lässt und sich so eine Verbesserung der Ergebnisqualität in der Intensivmedizin erreichen lässt.
Ergebnisqualität in der Intensivmedizin
Die Intensivmedizin ermöglicht heutzutage auch schwerstkranken und schwerverletzten Patienten ein Überleben. Trotz ihrer zweifellos großen Erfolge stehen ihr weite Teile der Gesellschaft aber eher kritisch - distanziert gegenüber, was sich vielleicht am besten durch das Schlagwort zum Ausdruck bringen lässt: "Die Intensivmedizin führt zumindest bei manchen Patienten zu einer sinnlosen Verlängerung des Leidens, ja des Sterbens". Eine interessante Rolle spielt dabei das Lebensalter. Junge Patienten erleben nach Intensivtherapie häufiger eine Verschlechterung ihrer Lebensqualität als alte. Dies kann an der unterschiedlichen Einstellung dieser Patientengruppen bezüglich funktionellen Einschränkungen liegen. Während z.B. bei jungen Patienten die Unfähigkeit, die häusliche Umgebung ohne fremde Hilfe zu verlassen, zu einer katastrophalen Verschlechterung ihrer Lebensqualität führt, gilt dies notwendiger Weise auch für den alten Menschen. So berichten viele alte Patienten trotz funktioneller Einschränkungen wie z.B. eine schwere Gehbehinderung von einer akzeptablen Lebensqualität. Man muss sich also davor hüten, alten Patienten mit funktionellen Behinderungen pauschal eine schlechte Lebensqualität zu unterstellen.
Betrachtet man homogene, vergleichsweise gut definierte Kohorten ehemaliger Intensivpatienten bezüglich der im Langzeitverlauf erreichten gesundheitsbezogenen Lebensqualität, dann zeigt sich ein differenzierteres Bild. Für derartige Untersuchungen eignen sich beispielsweise Langzeitüberlebende nach akutem Lungenversagen, dem sog. "Acute Respiratory Distress Syndrome" (ARDS). Dies auch deshalb, weil die Behandlung des ARDS der vollen Nutzung der Ressourcen einer Intensivtherapiestation bedarf (s. Abbildung 1), oft Monate dauert und extrem aufwendig ist. Weiterhin ergibt sich mit zunehmender Verknappung öffentlicher Mittel auch immer häufiger die Notwendigkeit einer kritischen Rechtfertigung aufwendiger und teurer medizinischer Maßnahmen. Bezüglich der erreichten gesundheitsbezogenen Lebensqualität und im Vergleich mit einer gesunden Kontrollgruppe beschrieben sich die Patienten nach ARDS als etwas weniger gesund, zeigten ein eingeschränktes psychisches Wohlbefinden, hatten eine höhere Inzidenz an chronischen Schmerzen und eine eingeschränkte Funktionsfähigkeit in emotionaler und körperlicher Hinsicht1. Betrachtet man zum Vergleich beispielsweise Patienten mit behandelter arterieller Hypertonie unter Verwendung des gleichen Fragebogens zur Messung der gesundheitsbezogenen Lebensqualität, so zeigen diese in etwa die gleiche Lebensqualität. Patienten mit chronischen Rückenschmerzen aus unserer Schmerzambulanz beschrieben eine weitaus schlechtere gesundheitsbezogene Lebensqualität als die ehemaligen Intensivpatienten. Im übrigen waren knapp 70% der vor der Intensivtherapie berufstätigen Patienten wieder im alten Beruf tätig.
Betrachtet man definierte intensivmedizinische Krankheitsbilder im Langzeitverlauf, dann lässt sich zeigen, dass sich selbst bei schwerstkranken Patienten oft eine erstaunliche Ergebnisqualität erreichen lässt.
Stressexposition und traumatisches Gedächtnis
Für schwerstkranke Patienten auf Intensivstationen bedeutet die Intensivbehandlung aber nicht nur eine notwendige und oft lebensrettende medizinische Maßnahme, sondern auch eine physische und psychische Extrembelastung. Vor allem Patienten mit schweren, lebensbedrohlichen Grunderkrankungen und langem Intensivaufenthalt berichten auch noch viele Jahre nach der Intensivbehandlung und trotz der routinemäßigen und hochdosierten Gabe von Schlaf- und Schmerzmitteln während der Intensivtherapie gehäuft über traumatische Erfahrungen wie Angst, Atemnot, Schmerzen oder Alpträume. Diese traumatischen Erfahrungen und Erlebnisse sind aber nicht nur Indikatoren einer beträchtlichen Stressexposition während der Intensivbehandlung, sie sind auch mit einer vergleichsweise hohen Inzidenz an sog. Posttraumatischen Belastungsstörungen - im Folgenden nach der angloamerikanischen Terminologie auch als PTSD (Posttraumatic Stress Disorder) abgekürzt - assoziiert. PTSD zählt zur Gruppe der stressbedingten bzw. stressassoziierten Erkrankungen und entsteht als eine verzögerte oder protrahiert auftretende Reaktion auf ein belastendes Ereignis oder eine Situation außergewöhnlicher Bedrohung oder katastrophenartigen Ausmaßes. Hierzu gehören beispielsweise neben Naturereignissen oder von Menschen verursachte Katastrophen, Kampfhandlungen, schwere Unfälle oder terroristische Übergriffe auch akute und lebensbedrohliche Erkrankung wie z.B. eine akutes Lungenversagen mit langdauernder Behandlung auf einer Intensivtherapiestation1. Typische Merkmale eines PTSD sind das wiederholte Erleben des Traumas in sich aufdrängenden Erinnerungen (Nachhallerinnerungen, Flashbacks), oder in Träumen, vor dem Hintergrund eines andauernden Gefühls von Betäubtsein und emotionaler Stumpfheit, Gleichgültigkeit gegenüber anderen Menschen, Teilnahmslosigkeit der Umgebung gegenüber, Anhedonie sowie Vermeidung von Aktivitäten und Situationen, die Erinnerungen an das Trauma wachrufen könnten. Üblicherweise findet sich Furcht vor und Vermeidung von Stichworten, die den Leidenden an das ursprüngliche Trauma erinnern könnten. Gewöhnlich tritt ein Zustand vegetativer Übererregtheit mit Vigilanzsteigerung, einer übermäßigen Schreckhaftigkeit und Schlaflosigkeit auf. Angst und Depression sind häufig mit den genannten Symptomen und Merkmalen assoziiert und Suizidgedanken sind nicht selten. Drogeneinnahme oder übermäßiger Alkoholkonsum können als komplizierende Faktoren hinzukommen. Bei manchen Patienten nimmt die Störung über viele Jahre einen chronischen Verlauf und geht dann in eine dauernde Persönlichkeitsveränderung über. Das Auftreten eines PTSD führt also bei den Betroffenen regelhaft zu schweren Einschränkungen der gesundheitsbezogenen Lebensqualität. So zeigten die Patienten der oben erwähnten Kohorte ehemaliger Patienten nach ARDS und besonders kompliziertem intensivmedizinischem Verlauf (s. a. Abbildung 1) zwar eine erstaunlich gute körperliche Funktionsfähigkeit und eine weitgehende Reintegration in das Berufsleben, gleichzeitig fand sich jedoch auch eine hohe Inzidenz an PTSD von knapp 30 %\ Auch in dieser Kohorte zeigten Patienten mit Zeichen eines chronischen PTSD die jeweils größten Einschränkungen bezüglich der erreichten gesundheitsbezogenen Lebensqualität.
Andererseits gibt es gute Hinweise dafür, dass ein kürzerer und komplikationsfrei verlaufender Intensivaufenthalt bei Patienten mit weniger schweren Erkrankungen oder Verletzungen nur vergleichsweise selten zu schwereren emotionale Störungen führt2. Kommt es jedoch während eines Intensivaufenthaltes zu akuten und lebensbedrohlichen Komplikationen, dann kann sich auch nach chirurgischen Routineeingriffen wie z.B. in der Herzchirurgie eine Posttraumatische Belastungsstörung entwickeln, wobei dann die Intensität einer PTSD Symptomatik mit der Zahl traumatischer Erinnerungen an die Intensivbehandlung steigt. Auch dann kommt es regelhaft zu einer erheblichen Einschränkung der gesundheitsbezogenen Lebensqualität, die auch die Ergebnisqualität des gesamten Eingriffes gefährden kann3. Auffällig ist jedoch, dass die Mehrzahl aller Überlebenden einer Intensivbehandlung selbst schwere und langwierige Erkrankungen ohne ausgeprägte emotionale Störungen überstehen, während einzelne Individuen offensichtlich eine Prädisposition zur Entwicklung einer stressassoziierten Erkrankung im Langzeitverlauf aufweisen.
Dies zeigt sich auch bei der Betrachtung von Patientengruppen nach Extremtraumatisierung anderer Genese, wie z.B. Vietnamveteranen oder Patienten nach schweren Verkehrsunfällen. Auch hier kommt es nicht regelhaft zu Entwicklung eines PTSD, sondern es ist immer nur eine Minderheit davon betroffen.
Stress, Cortisol und Gedächtnis
Die Frage, warum manche Individuen selbst schwerste Extrembelastungen ohne ausgeprägte emotionale Störungen überstehen, während einzelne Patienten offensichtlich ein Risiko für eine derartige Entwicklung aufweisen, beschäftigt die empirische Stressforschung seit langem4. Derartige Untersuchungen sind aus methodischen Gründen schwierig, weil Patientengruppen nach Extremtraumatisierung naturgemäß sehr inhomogen bezüglich der Art und Intensität ihrer traumatischen Erfahrungen sind und im Langzeitverlauf oft schwierig zu verfolgen sind. Verglichen damit bilden Intensivpatienten relativ homogene und gut definierte Patientenkollektive, die zudem während der akuten Stressexposition der Intensivbehandlung einer engmaschigen Überwachung unterliegen. Daher eignet sich die Intensivtherapie auch als Modellsituation zur Untersuchung der neurobiologischen Mechanismen akuter Stressreaktionen und deren Konsequenzen.
Eine zentrale Rolle bei der Entstehung Posttraumatischer Belastungsstörungen spielen traumatische und bedrohliche Erlebnisse, die als traumatische Erinnerungen im sog. emotionalen Gedächtnis gespeichert werden. Diese traumatischen Erinnerungen sind oft sehr lang anhaltend und extrem löschungsresistent. Auch zeigen sie teilweise intrusiven Charakter, d.h. es kommt zu einem permanenten, ungewollten und sehr detailreichen Widererleben des ursprünglichen Traumas. Derartige Phänomene gibt es auch bei ehemaligen Intensivpatienten und dieses ungewollte Widererleben bildet eines der wesentlichsten und für den Patienten bedrohlichsten Symptome der Posttraumatischen Belastungsstörung. Von besonderem Interesse dabei ist, dass die "Enkodierung" traumatischer Erlebnisse und Erfahrungen in das emotionale Gedächtnis u.a. auch durch die im Rahmen der ursprünglichen Stressreaktion freigesetzten Stresshormone Adrenalin oder Noradrenalin beeinflusst werden5. Vereinfacht ausgedrückt bedeutet dies, dass Erfahrungen und Erlebnisse umso besser im Gedächtnis gespeichert werden, je ausgeprägter die damit verbundene Stressreaktion ist. Die stresshormoninduzierte Gedächtniskonsolidierung erklärt auch, warum emotional hochrelevante Informationen in der Regel besser erinnert werden als emotional neutrale Sach-verhalte5. Auch Patienten, die aus medizinischer Indikation (z.B. akutes Herz- oder Kreislaufversagen) während einer Intensivbehandlung Adrenalin verabreicht bekommen, zeigen vermehrt und lange anhaltende traumatische Erinnerungen an die Intensivtherapie6. Dies kann eine mögliche Erklärung für traumatische Erinnerungen an eine Intensivbehandlung trotz adäquater Sedierung und Analgesie sein. Vermittelt und kontrolliert wird die konsolidierende Wirkung von Stresshormonen auf das emotionale Gedächtnis u.a. durch eine entwicklungsgeschichtlich gesehen alte Hirnstruktur, dem sog. Mandelkern. An freiwilligen Versuchspersonen konnte mittels bildgebender Verfahren gezeigt werden, dass dieses Hirnareal bei der Enkodierung emotional belastender Informationen (Betrachtung von Bildern mit bedrohlichen und erschreckenden Inhalten) aktiviert wird. Interessanterweise gibt es hierbei Geschlechtsunterschiede: Männer und Frauen aktivieren dabei jeweils unterschiedliche Hirnhälften und unterschiedliche Hirnareale7. Dies ist mit der klinischen Beobachtung vereinbar, dass Frauen generell emotional relevante Sachverhalte besser erinnern als Männer und sehr wahrscheinlich nach Traumatisierung auch ein erhöhtes PTSD Risiko aufweisen. Auch in einer von uns untersuchten Kohorte von Patienten nach herzchirurgischen Eingriffen erinnerten Frauen deutlich mehr traumatische Erfahrungen aus der Zeit der Intensivbehandlung als Männer. Andererseits war der oben erwähnte Zusammenhang zwischen der verabreichten Adrenalindosis und der Zahl traumatischer Erinnerungen aus der Zeit der Intensivbehandlung bei Männern stärker ausgeprägt als bei Frauen.
Cortisol - ein "Anti - Stresshormon"?
Posttraumatische Belastungsstörungen nach Intensivbehandlung werden jedoch nicht nur von der Art und Weise der Enkodierung traumatischer Erlebnisse während der Intensivbehandlung beeinflusst, sondern auch durch die permanente Präsenz dieser Erinnerungen. Bei Patienten mit PTSD erfolgt sehr wahrscheinlich keine adäquate Löschung traumatischer Informationen bei gleichzeitig erleichterter Abrufbarkeit traumatischer Erinnerungen. Der Mechanismus der Löschung und Abrufbarkeit traumatischer Informationen wird von einer Vielzahl körpereigener Systeme bzw. Substanzen beeinflusst. Eine besondere Rolle dabei spielt das Nebennierenhormon Cortisol, das ebenfalls über lange Zeit als typisches &dbquo;Stresshormon" betrachtet wurde. Dabei wurde der Beginn einer akuten Stressreaktion praktisch mit einem Anstieg der Cortisols und deren Ende mit einem entsprechenden Abfall gleichgesetzt. Neuere Erkenntnisse der letzten 10 Jahre haben jedoch gezeigt, dass die Konzentration dieses Hormons im Blut bei vielen Patienten mit stressassoziierten Erkrankungen wie PTSD nicht erhöht, sondern interessanterweise erniedrigt ist8. Dies passt zu der Erkenntnis, dass die physiologische Aufgabe dieses sehr wichtigen Hormons auch darin besteht, ein Überschießen einer durch einen exogenen Stressor ausgelöste Stressreaktion zu verhindern und diese zu adäquat beenden9. Entsprechend dieser Hypothese führt ein relativer Mangel dieses Hormons zur Persistenz einer einmal ausgelösten akuten Stressreaktion mit der Folge eines erhöhten Risikos zur Entwicklung stressassoziierter Erkrankungen. Von besonderer Wichtigkeit dabei ist der Effekt von Cortisol auf die Gedächtnisfunktion. So konnte sowohl im Tierexperiment wie auch bei freiwilligen Versuchspersonen gezeigt werden, dass Cortisol einen hemmenden Einfluss auf die Abrufbarkeit bestimmter Gedächtnisinhalte hat10. Daher müsste auch bei einem Mangel dieses Hormons die Präsenz und Abrufbarkeit traumatischer Informationen erhöht sein. Cortisol beeinflusst aber nicht nur die Abrufbarkeit solcher Informationen, sondern auch deren Löschung aus dem Gedächtnis. Die Löschung emotional relevanter Gedächtnisinhalte ist aber nicht mit einem einfachen "Vergessen" zu verwechseln, sondern stellt einen aktiven Vorgang dar, der am einfachsten als "neu lernen" zu verstehen ist. So sind im Tierexperiment Ratten in Gegenwart erniedrigter Corticosteronwerte beispielsweise unfähig, bestimmte erlernte, angstassoziierte Verhaltensweisen aufzugeben, auch wenn sich die ursprünglich als bedrohlich erlebte experimentelle Situation entscheidend geändert hat und von ihr keine Bedrohung mehr ausgeht. Dies kann mit einer Löschungsresistenz der ursprünglich im Gedächtnis gespeicherten traumatischen Informationen bei Cortisolmangel erklärt werden.
Von besonderem Interesse in diesem Zusammenhang ist, dass sich einige dieser zum Teil tierexperimentell erhobenen Befunde auf die Behandlung schwerkranker Patienten auf Intensivstationen übertragen lassen. So konnte unsere Arbeitsgruppe zeigen, dass sich durch eine temporäre Erhöhung der Cortisolwerte während Intensivtherapie bei Patienten mit hohem PTSD Risiko die Inzidenz Posttraumatischer Belastungsstörungen im Langzeitverlauf signifikant senken lässt6. Ob sich auch ein bereits manifest gewordenes PTSD mit diesem pharmakologischen Ansatz behandeln lässt, wird derzeit in kontrollierten Studien untersucht.
Zusammenfassend haben neuere Erkenntnisse bezüglich der Neurobiologie des traumatischen Gedächtnisses und chronischer Stressreaktionen zu interessanten Ansätzen bezüglich Prophylaxe und möglicherweise auch Therapie Posttraumatischer Belastungsreaktionen geführt. Diese Erkenntnisse wurden teilweise an schwerkranken Patienten während und nach Intensivbehandlung gewonnen, sind aber sehr wahrscheinlich auch auf Posttraumatische Belastungsreaktionen anderer Genese anwendbar. Rein pharmakologische Behandlungsansätze die auf einer Blockade oder Löschung traumatischer Gedächtnisinhalte abzielen dürfen aber bei der Behandlung von Patienten nach Extremtraumatisierung nicht isoliert gesehen werden, sondern müssen in ein psychotherapeutisches Gesamtkonzept integriert werden. Möglicherweise werden bestimmte therapeutische Maßnahmen bei manchen Patienten aber erst durch eine pharmakologisch induzierte Abschwächung intrusiver und bedrohlicher Gedächtnisinhalte ermöglicht.
Literatur
1. Schelling G, Stoll C, Haller M, Briegel J, Manert W, Hummel T, Lenhart A, Heyduck M, Polasek J, Meier M, Preuss U, Bullinger M, Schüffei W, Peter K: Health-Related Quality of Life and Post-Traumatic Stress Disorder in Survivors of the Acute Respiratory Distress Syndrom (ARDS). Crit CareMed 1998; 25: 651-9
2. Schnyder U, Morgeli H, Nigg C, Klaghofer R, Renner N, Trentz O, Buddeberg C: Early psycholo-gical reactions to life-threatening injuries. Crit Care Med. 2000; 28: 86-92
3. Schelling G, Richter M, Roozendaal B, Rothenhausler H, Stoll C, NOLLERT G, Schmidt M, Kapfhammer H: Exposure to high stress in the ICU may have negative effects on health-related quality of life outcomes after cardiac surgery. Crit Care Med 2003; 31: 1971-80
4. Yehuda R: Post-traumatic stress disorder. N.Engl.J Med. 2002; 346: 108-14
5. McGaugh JL, Roozendaal B: Role of adrenal stress hormones in forming lasting memories in the brain. Curr.Opin.Neurobiol 2002; 12: 205-10
6. Schelling G: Effects of Stress Hormones on Traumatic Memory Formation and the Development of Posttraumatic Stress Disorder in Critically 111 Patients. Neurobiology of Learning and Memory 2002; 78: 596-609
7. Cahill L, Haier RJ, White NS, Fallon J, Kilpatrick L, Lawrence C, Potkin SG, Alkire MT: Sex-related difference in amygdala activity during emotionally influenced memory storage. Neurobi-ol.Learn.Mem. 2001; 75: 1-9
8. Heim C, Ehlert U, Hellhammer DH: The potential role of hypocortisolism in the pathophysiology of stress- related bodily disorders. Psychoneuroendocrinology 2000; 25: 1-35
9. McEwen BS: Protective and Damaging Effects of Stress Mediators. N Engl J Med 1998; 338: 171-9
10. de Quervain D-F, Roozendaal B, Nitsch RM, McGaugh JL, Hock C: Acute cortisone administrati-on impairs retrieval of long-term declarative memory in humans. Nat.Neurosci. 2000; 3:313-4
Abbildung
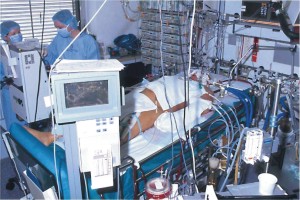
Abbildung 1: Behandlung eines schwerkranken Patienten mit gleichzeitigem Versagen mehrer lebenswichtiger Organe. Wegen eines akuten Lungenversagens kommt bei diesem Patienten als temporärer Lungenersatz ein System zur extrakorporalen Membranoxigena-tion (rechts unten im Bild) zur Anwendung.
Personen
Prof. Dr. med. Dr. h. c. Klaus Peter
geb. 14.9.1938 in Zobten (Kreis Breslau Schlesien); 1966 Medizinisches Staatsexamen und 1967 Promotion zum Doktor der Medizin an der Rup-rechts-Karls-Universität Heidelberg; 1966-1968 Medizinalassistent am Kreiskrankenhaus &dbquo;Hetzelstift" (Prof. Dr. G.W. Parade); 1968 Medizinalassistent und 1968-1970 Wissenschaftlicher Assistent an der Abteilung für Anästhesioiogie an der Chirurgischen Universitätsklinik Heidelberg (Prof. Dr. F. Lindner); 1970-1976 Funktionsoberarzt; ab 1972: 1. Oberarzt und Stellvertreter des Lehrstuhlinhabers am Institut für Anästhesioiogie und Reanimation an der Fakultät für klinische Medizin Mannheim der Universität Heidelberg (Prof. Dr. H. Lutz); 1972 Facharztanerkennung für Anästhesioiogie und Habilitation für Anästhesioiogie an der Fakultät für klinische Medizin Mannheim der Universität Heidelberg; 1974 Ernennung zum außerplanmäßigen Professor an der Fakultät für klinische Medizin Mannheim der Universität Heidelberg; 1975-1976 Prodekan der Fakultät für Klinische Medizin Mannheim der Universität Heidelberg; seit 1976 Lehrstuhlinhaber für Anästhesioiogie und Direktor der Klinik für Anaesthesiologie am Klinikum der Universität München; 1983-1989 Ärztlicher Direktor im Klinikum Großhadern der Universität München; 1988-1993 Vorsitzender des Strukturausschusses für die Errichtung der Medizinischen Forschungs- und Ausbildungsstätte der Universität Regensburg; 1988 Ehrenpromotion Dr.med.h.c. an der Medizinischen Akademie Universität Breslau; seit 1989 Dekan der Medizinischen Fakultät der Universität München; seit 1990 Gründungsmitglied Academia Scientiarum et Artium der Europäischen Akademie der Wissenschaft und Künste; 1991-1994 Mitglied der Struktur- und Berufungskommission für das Universitätsklinikum Charite der Humboldt-Universität zu Berlin; 1993 Bundesverdienstkreuz am Bande; seit 1994 Vorsitzender der Landeskonferenz der Vorstände (Direktoren) der Kliniken und Institute der Medizinischen Fakultäten der Universitäten im Freistaat Bayern e.V.; 1994 Ehrenmitglied der Medizinischen Fakultät (Charite) der Humboldt-Universität zu Berlin; seit 1995 Mitglied des Landesgesundheitsrates; 1996 Gründungsmitglied Alliance for Medical Education Harvard Medical School LMU München; 1996 Mitglied und stellv. Vorsitzender der Kommission zur Strukturreform der bayerischen Universitätsklinika; seit 1996 Klinischer Forschungsverbund an der Medizinischen Fakultät der Technischen Universität Dresden (Vorsitzender des Beirats); seit 1999 Mitglied des Aufsichtsrats des Klinikums der Universität München



